Cell子刊 | 一周饿两天,“脂肪肝”就有救?新研究表明,这种间歇断食法可以保护肝脏
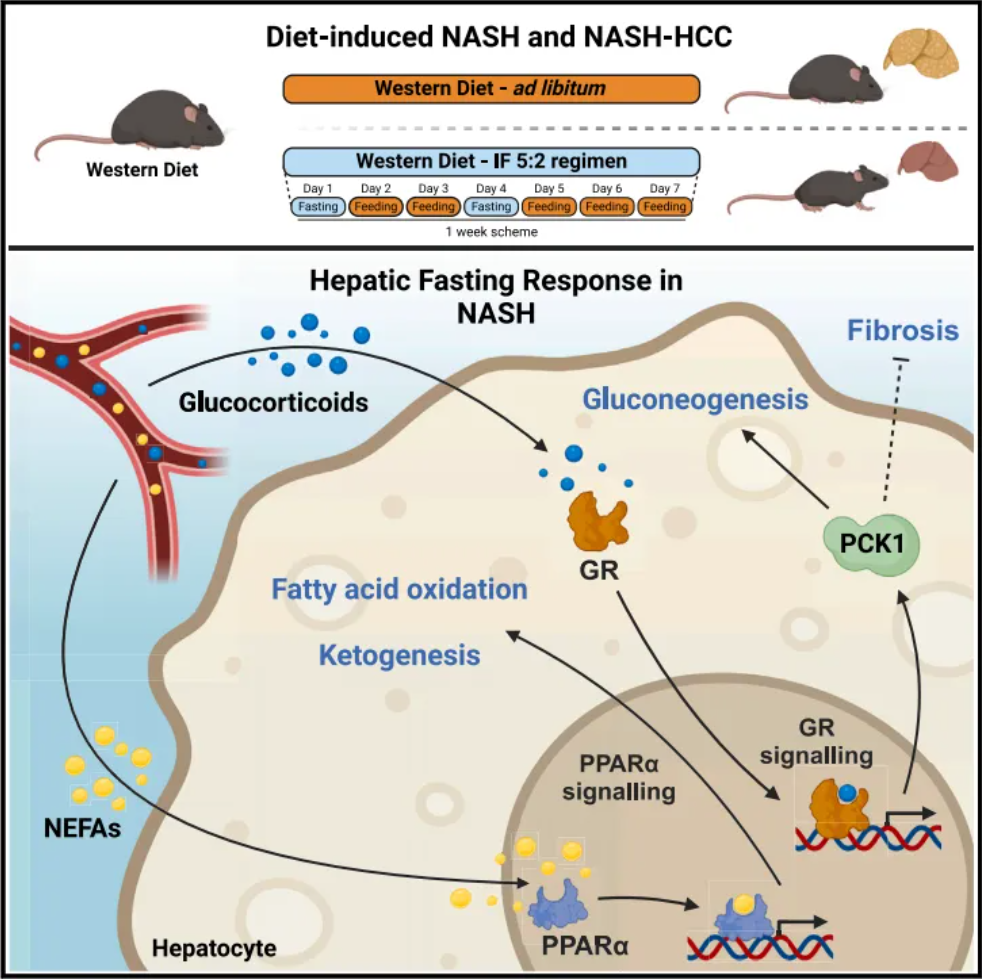
间歇性禁食(IF)在非酒精性脂肪性肝炎(NASH)及其向肝细胞癌(HCC)转变中的作用和分子机制尚不清楚。2024年5月7日,图宾根大学Mathias Heikenwalder团队在Cell Metabolism在线发表题为“A 5:2 intermittent fasting regimen ameliorates NASH and fibrosis and blunts HCC development via hepatic PPARα and PCK1”的研究论文,该研究发现IF 5:2方案【每周有不连续的2天禁食高热量液体和食物(可以随意饮水),每个禁食周期持续24小时】在不影响总热量摄入的情况下可以预防NASH的发展以及改善已建立的NASH和纤维化。此外,IF 5:2方案在治疗性应用时可以减弱NASH-HCC的转变。禁食周期的时间、长度和次数以及NASH饮食的类型是决定禁食益处的关键参数。结合蛋白质组学、转录组学和代谢组学分析发现,过氧化物酶体增殖物激活受体α (PPARα)和糖皮质激素信号诱导的PCK1共同作用,作为禁食反应的肝脏执行者。与此一致,PPARα靶点和PCK1在人类NASH中减少。值得注意的是,只有在小鼠活动期开始的禁食才能强烈诱导糖皮质激素信号传导和游离脂肪酸诱导的PPARα信号传导。然而,肝细胞特异性糖皮质激素受体缺失仅部分消除了肝脏禁食反应。相比之下,Ppara和pck1在体内的联合敲低消除了禁食抗炎症和纤维化的有益结果。此外,pck1单独或与Ppara一起在体内过表达可降低肝脏甘油三酯和脂肪变性。总之,该研究的数据支持这一观点,即IF 5:2方案是一种有希望的干预NASH和随后的肝癌的方法。非酒精性脂肪性肝病(NAFLD)是世界范围内最常见的慢性肝病,由于肥胖的流行,其发病率预计在未来几十年将进一步上升。NAFLD被认为是代谢综合征的肝脏表现,可发展为更严重的形式,如非酒精性脂肪性肝炎(NASH)和肝硬化,并伴有多种并发症和合并症。重要的是,一部分NASH患者可发展为肝细胞癌(HCC),这不仅是致命的,而且是美国和欧洲增长最快的癌症,在中国和印度也观察到类似的趋势。
在中国等快速发展的国家,肥胖和相关疾病(包括NASH)的患病率迅速上升,部分原因是生活方式的改变,从更传统和均衡的食物转向更多的超加工、高热量食物和含糖饮料,通常被称为西方饮食(WD)。因此,NASH/HCC不仅在宏观经济层面造成当前和未来巨大的社会经济负担,而且还会降低个人的生活质量。目前还没有批准的药物专门针对NAFLD、NASH或其向HCC的转变。这就提出了一个问题,即非侵入性的、基于饮食限制(DR)的方法是否可以用于治疗这种使人衰弱的疾病,如果可以,什么细胞和分子机制将是可能产生有益效果的基础。文章模式图(图源自Cell Metabolism )有鉴于此,间歇性禁食(IF)或其他形式的饮食干预,如限时进食(TRF)或模拟禁食饮食(FMD),作为对抗肥胖和代谢疾病的可行干预措施,已经越来越受欢迎。此外,研究表明,适度的热量限制可以改善人类的代谢健康和健康寿命。此外,IF和间歇性TRF (iTRF)也与改善果蝇的按时间顺序健康寿命和寿命有关。以DR为基础的方法已被证明可以降低代谢综合征患者的体重、血压和动脉粥样硬化性脂质,并调节肠道微生物群以促进肠道再生,减少炎症性肠病,减轻糖尿病引起的认知障碍。然而,在一些临床前模型中,TRF对动脉粥样硬化缺乏保护作用,而IF对血脂异常和动脉粥样硬化有有益作用。鉴于最近越来越多的报告强调了基于禁食的方法的好处,这也就不足为奇了,这也逐渐影响到了普通公众。例如,IF(5:2)方案是2020年最受欢迎的饮食干预措施,即个人自愿每周不连续两天不摄入(或显著限制卡路里摄入)食物和高热量液体。尽管越来越多的证据强调了基于DR的干预措施对肥胖和非肝脏相关病理的益处,但禁食方法在NASH和随后的HCC发展中的潜在益处以及细胞和分子机制仍然未知。因此,该研究利用不同的肥胖-饮食诱导的NASH模型,研究了IF方案在NASH和NASH向HCC过渡中的治疗潜力。https://doi.org/10.1016/j.cmet.2024.04.015
声明:本网站所有内容来源注明为“新医事”,版权均属于新医学事所有,未经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“新医事”。本网注明来源为其他媒体的内容为转载,或系自媒体发布的内容,仅系出于传递更多信息之目的,转载仅作观点分享,版权归原作者所有,如有侵犯版权,请及时联系我们。